Внутривенный порт при химиотерапии: комфорт и безопасность во время лечения
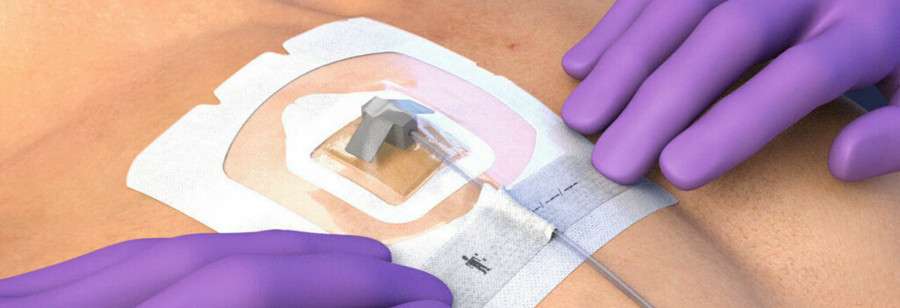
Химиотерапия – это сложный, порой изнуряющий процесс, который требует регулярного и точного введения лекарственных препаратов. Часто стандартная периферическая венозная канюля становится источником дискомфорта: каждое новое введение – новый прокол вен, боль и риск раздражения тканей. Для многих пациентов решение этой проблемы – внутривенный порт, который превращает многократные процедуры в простую и безопасную манипуляцию.
Что такое внутривенный порт?
Внутривенный порт – это небольшое медицинское устройство, состоящее из катетера, помещаемого в крупную вену, и подкожной камеры, расположенной под кожей. Благодаря такому устройству врач может многократно вводить препараты через одну точку доступа, не повреждая периферические вены на руках и ногах. Для пациентов это значит меньше боли, меньше синяков и больше комфорта во время длительного курса химиотерапии.
Кому показан внутривенный порт?
Чаще всего порт устанавливается пациентам, проходящим курс химиотерапии, особенно если:
- требуется многократное внутривенное введение препаратов;
- применяются раздражающие или агрессивные лекарства, способные вызвать повреждения тканей при попадании вне вены;
- введению через периферические вены препятствуют анатомические особенности или их состояние после предыдущих курсов лечения.
Другими словами, порт выбирают те, для кого стандартная периферическая канюля становится источником проблем, боли и риска осложнений.
Как проходит имплантация внутривенного порта при химиотерапии
Установка внутривенного порта проводится в операционной, обычно амбулаторно, и занимает минимальное время, при этом обеспечивает безопасный и удобный доступ к венам на весь курс лечения. Процедура выполняется опытной бригадой: анестезиолог или хирург, а также специализированные медсестры для проведения катетеризации центральных вен. Пациент находится в положении лежа на спине, а место операции тщательно обрабатывается антисептиком.
Сначала вводится местная анестезия в область нижней боковой шеи или под ключицей – выбор зависит от анатомии пациента. Через выбранную вену проводится пункция с помощью специальной иглы, затем тонкий проводник продвигается до верхней полой вены. После этого мягкий силиконовый катетер вводится по проводнику и соединяется с куполом (подкожной камерой), который пришивается под кожу, обычно в 4-5 см ниже ключицы. Купол обеспечивает удобный и многократный доступ к венам без необходимости повторных проколов.
После установки система проверяется на проходимость с помощью промывания физиологическим раствором. Место вмешательства закрывают повязкой. Далее пациент находится под коротким наблюдением – около одного часа, во время которого проводится контрольная рентгенография грудной клетки для проверки положения катетера. Пациент может быть в сидячем положении и оказывать давление на область вмешательства при необходимости.
Возможные осложнения при имплантации внутривенного порта
Как отмечают специалисты Больницы израильской онкологии LISOD, хотя установка внутривенного порта – это относительно безопасная процедура, как и любое вмешательство, она может сопровождаться некоторыми осложнениями. Важно знать о них, чтобы вовремя заметить проблему и обратиться за помощью.
Основные осложнения
- Артериальная пункция. Иногда при проколе вены может случайно быть задета артерия. Обычно это легко распознаваемое осложнение и не представляет серьезной угрозы. Для контроля достаточно приложить давление к месту пункции в течение 5-10 минут. Использование ультразвука во время процедуры практически исключает этот риск.
- Пневмоторакс. Редкое, но серьезное осложнение, которое возникает при случайной пункции плевральной полости рядом с верхушкой легкого. Симптомы могут проявиться в течение нескольких дней: усиление боли в груди, кашель, одышка. В зависимости от тяжести может потребоваться наблюдение или даже госпитализация с дренированием. Применение ультразвука значительно снижает вероятность пневмоторакса.
- Гематома в месте инъекции. Местное кровоизлияние вокруг зоны введения катетера встречается довольно часто. Чаще всего достаточно домашних мер: прижимание и прикладывание льда. Если гематома не рассасывается или увеличивается, необходимо обратиться к врачу.
- Воздушная эмболия. Очень редкое, но потенциально опасное осложнение, связанное с попаданием пузырьков воздуха в кровоток. Оно может развиваться стремительно и требует немедленной медицинской помощи. Риск минимизируется правильным положением пациента и тщательным контролем катетерной системы как во время процедуры, так и при последующих инфузиях.
- Неправильная установка катетера. Если катетер не достигает центральной вены, он может быть непригоден для использования и повышает риск тромботических осложнений. Послеоперационная рентгенография позволяет вовремя выявить смещение катетера и исправить ситуацию.
К исключительным случаям относятся:
- Повреждение лимфатических сосудов (грудного лимфатического протока).
- Травма нервных структур (волокон плечевого сплетения).
- Повреждение стенки сердца.
Эти осложнения встречаются крайне редко, а применение ультразвука и контрольных рентгенограмм практически полностью исключает их появление.
Все перечисленные осложнения выявляются благодаря тщательному наблюдению за пациентом во время процедуры и в первые часы после нее. Рутинная рентгенография грудной клетки после установки порта позволяет подтвердить правильное положение катетера и исключить скрытые проблемы.
Уход за внутривенным портом и возможные проблемы при использовании
После имплантации внутривенного порта важно обеспечить правильный уход, чтобы устройство служило безопасно на протяжении всего курса химиотерапии.
Основные правила ухода
- Регулярная промывка катетера – каждые 4-6 недель систему промывают физиологическим раствором. Это поддерживает проходимость и предотвращает образование тромбов.
- Чистота куполообразной области – кожа над камерой должна оставаться чистой и сухой.
- Герметичность системы – крайне важно во время инфузий, чтобы избежать утечки препаратов и попадания воздуха.
Наиболее распространенные проблемы
- Закупорка катетера. Основная причина – тромб, образовавшийся на кончике катетера в вене. Если закупорка частичная (введение препаратов возможно, но аспирация крови невозможна), выполняется рентгенологическое исследование для контроля положения катетера. Иногда тромб можно удалить с помощью специальных растворов, но форсировать процесс запрещено. Если устранить проблему не удается, катетер заменяют.
- Тромбоз вен. В редких случаях тромботический процесс распространяется на соседние вены. Симптомы включают отек, покраснение или синяки, боль в руке со стороны катетера, расширение поверхностных вен в области руки, шеи или верхней части тела. Лечение обычно проводят антикоагулянтами (низкомолекулярные гепарины – Фрагмин, Фраксипарин, Клексан). В сложных случаях может потребоваться госпитализация.
- Инфекционные осложнения. Инфекции проявляются болезненным покраснением, повышением температуры в области катетера. Лечение ограниченной инфекции обычно проводится антибиотиками (местно и внутрь). Симптомы генерализованной инфекции (лихорадка с ознобом, слабость, потливость) требуют немедленной медицинской оценки.
Редкие осложнения
- Смещение катетера – может произойти из-за сильного кашля или физической нагрузки.
- Сердечные аритмии – раздражение кончика катетера может вызвать перебои в работе сердца.
- Механические повреждения – протечки, отсоединение компонентов.
В таких случаях врач определяет тактику: иногда достаточно исправить положение катетера или заменить поврежденный компонент, но часто эффективным решением является удаление всей системы, которое может потребовать кратковременной госпитализации и эндоваскулярной процедуры.
Если у вас возникают любые сомнения, боли, покраснение или проблемы с функционированием порта, необходимо связаться с вашим лечащим врачом. Своевременная реакция помогает избежать осложнений и сохранить безопасность во время химиотерапии.




